Monoklonale antistoffer er en af de mest vanskelige og avancerede lægemidler der findes og anvendes mod kræftsygdomme. Der er over 5000 trin i syntesen af et monoklonalt antistof. Hvis et af trinene ikke udføres korrekt, fås et helt andet lægemiddel. Et monoklonal antistof består af ca. 25.000 atomer.
Monoklonal betyder, at antistofferne bliver produceret af produktionsceller, der alle nedstammer fra én og samme celle. Produktionscellerne er fuldstændig identiske efterkommere af den første celle, det vil sige, de tilhører en klon. Dette er meget vigtigt, fordi det er forudsætningen for, at de monoklonale antistoffer, der bliver produceret, er helt identiske, hver gang man producerer.
Dette sikrer, at man kan forvente den samme behandlingseffekt, hver gang man modtager en behandling med et monoklonalt antistof.
Historie
I 1975 publiserede Köhler og Milstein resultaterne af nogle forsøg, hvor de havde fusioneret en IgG-producerende plasmacytom-cellelinie med miltceller fra en mus, der var immuniseret med fåre-erythrocytter. Formålet var at undersøge om den IgG producerende cellelinie – som kunne dyrkes i cellekultur – besad enzymer som ville bevirke at IgM-producerende miltceller fra den immuniserede mus ville „skifte“ fra at producere IgM antistoffer mod fåreblodlegemerne til at producere IgG-antistoffer. Det skete ikke (og i dag ved vi hvorfor) – men de så at de kunne udvikle fusionerede celler (herefter kaldet hybridomer), som kunne producere antistof (egenskab fra miltcelle) og samtidig kunne dyrkes evigt i cellekultur (egenskab fra plasmacytom-cellelinien).
Det var startskuddet til fremstilling af monoklonale antistoffer, en teknik der i dag anvendes til at fremstille antistoffer til analytiske formål, men også – efter at antistofferne er „humaniserede“ – til terapeutisk brug, først og fremmest inden for autoimmunsygdomme, men også inden for cancertherapi.
Fremstilling
Fremgangsmåden fremgår af figuren:
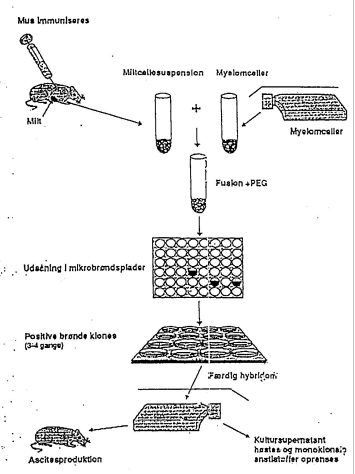
En mus immuniseres med det antigen man ønsker at lave monoklonale antistoffer imod. Når man på en blodprøve kan se at niveauet af antistoffer er pasende højt immuniseres musen en sidste gang intravenøst i halevenen med antigenet (antigenet fanges så i milten og vil der fastholde de B-lymfocytter der er specifikke for antigenet). Efter 3-4 dage dræbes musen, milten tages ud, og der laves en miltcellesuspension.
Miltcellerne blandes nu med plasmacytom-cellerne (der er dyrket op i cellekultur, kaldes myelom-cellerne), og der tilsættes PEG (polyetylenglykol) som har den evne at det får celler til at fusionere (smelte sammen).
Cellerne dyrkes nu i et medie (HAT-medie), der har den egenskab at ikke-fusionerede myelom-celler vil dø. Ikke-fusionerede miltceller dør spontant efter ca en uge. Kun celler der er opstået som en fusion mellem en myelom-celle og en miltcelle vil overleve.
Cellerne fordeles nu i 96-brønde celledyrkningsplader, vi fordeler gerne cellerne i 20 plader, altså ca. 2.000 brønde. Dyrkningspladerne stilles i 37oC CO2-inkubator. Efter ca. 2 uger tages så prøver ud fra kulturvæskerne i de enkelte brønde, og ved fx en ELISA-test analyseres for om der er antistoffer med den ønskede specificitet.
Sædvanligvis finder vi 30-50 positive brønde.
For at sikre sig at antistofferne stammer fra en enkelt celle (klon) foretages kloninger, så vi til sidst er sikre på at kun den antistof-producerende celle er i cellekulturen.
Herefter kan cellelinien opformeres, antistofferne kan oprenses, og vi kan selektere de antistoffer som er bedst egnede til det konkrete formål (fsv angår epitopspecificitet og affinitet)
Skal antistoffet anvendes therapeutisk må det ved genteknologiske metoder „humaniseres“, dvs de variable områder (svarende til antigen-bindingsstedet) indsættes i de konstante områder for et humant immunglobulin.
Eksempler
- Herceptin: Genkender HER 2, og benyttes i behandling af brystkræft. Binding hæmmer tumorcelleproliferation og inducerer ADCC.
- Rituximab: Genkender CD20, og benyttes i behandling af leukemi. Binding af medfører celledød som følge af komplementafhængig cytotoksicitet og ADCC.
- Cetuximab og Vectibix: Genkender EGFR, og benyttes i behandling af colonkræft. Binding resulterer i hæmning af tumorcelleproliferation og øget celledrab.
- Avastin: Genkender VGFR og benyttes i behandling af flere typer fremskreden kræft. Binding hæmmer dannelse af nye blodkar og dermed nedsætter vaskularisering af tumorer.
- Alemtuzumab: Genkender CD52 og benyttes i behandling af kronisk leukemi. Binding udløser komplementmedieret cytolyse.
- Ipilimumab: Genkender CTLA-4 på T-celler og benyttes i behandling af malignt melanom. Binding medfører øget T-celle aktivitet.
Sidst opdateret 19. maj 2023
