Livmoderhalskræft er kræft i livmoderhalsen og skyldes langt overvejende infektion med HPV. Ca. 80 % af cervixcancertilfældene er planocellulære karcinomer, og resten udgøres overvejende af adenokarcinomer. Andre sjældne typer som fx neuroendokrint karcinom og sarkom forekommer.
Kaldes også Cervix cancer, cancer cervix eller C. cervix.
Forekomst
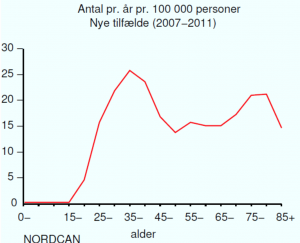
Hvert år får ca. 15.000 kvinder konstateret celleforandringer. Hvert år opereres ca. 6.000 kvinder for forstadier til livmoderhalskræft. Hvert år rammes 375 kvinder af livmoderhalskræft – heriblandt helt unge. Hvert år dør 100 kvinder af livmoderhalskræft.
Der konstateres 375 nye tilfælde af livmoderhalskræft om året i Danmark. Incidensen er faldende med ca. 2-3 % pr. år. Ca 1/3 af patienterne er under 40 år.
Livmoderhalskræft har følgende konsekvenser[1]:
- Hvert år får 15.000 kvinder konstateret celleforandringer
- Hvert år opereres 6.000 kvinder for forstadier til livmoderhalskræft
- Hvert år rammes 375 kvinder af livmoderhalskræft – halvdelen er under 50 år
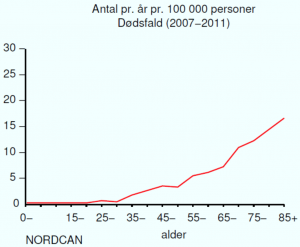
- Hvert år dør 100 kvinder af livmoderhalskræft
- Ca. 1 ud af 100 kvinder vil i løbet af deres liv blive ramt af livmoderhalskræft.
Ætiologi
Stort set 100% af livmoderhalskræft skyldes infektion med HPV, heraf udgør 70% infektion med HPV-16 og HPV-18. 40% af 20-29-årige kvinder har HPV-virus på livmoderhalsen indenfor 2 år efter første samleje. 91% har clearet infektionen indenfor 2 år, men hos få procent persisterer infektionen[2].
Udvikling af cervixcancer er altså betinget af smitte med Human Papilloma Virus (HPV). Der er findes mere end 100 typer af HPV-virus. Ca. 15 af dem har et onkogent potentiale. Subtyperne 16 og 18 er ansvarlige for ca. 70 % af tilfældene. HPV overføres ved seksuel kontakt. Livstidsrisikoen for smitte er ca. 80 %. 90% clearer infektionen spontant. Hos den resterende del bliver infektionen kronisk, og virus indbygges i DNA og kan medfører dysplasi og cancer.
Histologiske typer
Histologisk inddeles forandringer i pladeepithelet i følgende stadier[5]:
- Normalt væv
- CIN1 (mild dysplasi)
- CIN2 (moderat dysplasi)
- CIN3 (svær dysplasi og In situ carcinoma)
- Invasivt carcinom
Histologisk inddeles forandringer i cylinderepithelet i følgende stadier[5]:
- Normalt væv
- AIS
- Karcinomer
Der findes følgende histologiske typer af livmoderhalskræft[3]:
- 85% er planocellulære
- 10% er adenocarcinomer
- 4% er adenosquamøse
- 1% er sjældne typer som neuroendokrine eller småcellet.
Cytologiske typer
Cytologisk inddeles forandringer i pladeepithelet i[5]:
- Normale celler
- ASCUS
- LSIL
- HSIL
Cytologisk inddeles forandringer i cylinderepithelet i[5]:
- Normale celler
- Atypisk cylinderepithel
- AIS
- Karcinomer
Stadieinddeling
Livmoderhalskræft stadieinddeles klinisk i 4 stadier: Stadie I-IV. Stadium må ikke ændres efter eventuel billeddiagnostik, biopsi eller operation.
Smitte
HPV overføres sexuelt, både ved samleje, oralsex og dybe kys[2]. Kondom beskytter lidt mod HPV-infektion, men er ikke tilstrækkeligt da virussen sidder uden på kønsorganerne.
Symptomer
Symptomer på livmoderhalskræft er[3]:
- Kontaktblødning
- Postmenopausal blødning
- Irregulær blødning
- Vaginalt udflåd
- Urinvejssymptomer
- Pelvine smerter
Diagnose
Cirka 50% diagnosticeres ved symptomer eller patologi på portio, hvor de resterende 50% fanges ved screening[3]. Diagnosen kan stilles ved histologisk undersøgelse af kolposkopisk vejledte portiobiopsier samt cervixdiagnostik. Ofte stilles diagnosen på loopconus som led i udredning/behandling af CIN[3].
Der kan bl.a. laves følgende former for billeddiagnostik[3]:
- PET CT skanning af thorax og abdomen mhp lymfeknudemetastasering og evt anden dissiminering
- MR skanning supplerer PET CT
Behandling
Lokaliseret sygdom opereres. Hvis sygdommen har bredt sig ud i bækkenet gives strålebehandling og kemoterapi[3].
Ved lave stadier tages hensyn til alder og fertilitetsønske. Man stiler derfor mod en mere konservativ operation, hvor der ses bevarelse af normale ovarier. Ved højere stadier gives typisk kemoterapi og stråleterapi, hvilket ødelægger fertiliteten[3].
Ved stadie IV gives typisk palliativ behandling[3].
Operation
Ved operation fjerner man typisk også lymfeknuder i bækkenet. Lymfeknudefjernelse i bækkenet betragtes som en diagnostisk procedure og øger ikke i sig selv overlevelsen. Formålet er at identificere lymfeknudemetastaser[3].
I dag foretages al kirurgisk behandling af cervixcancer med minimal invasiv kirurgisk teknik. Robotkirurgi har siden 2012 stort set fuldstændig erstattet kikkertoperationer[3].
Senfølger til kirurgi[3]:
- 30% har problemer med vandladning
- Øget risiko for seksuelle problemer først 6 mdr efter operation
- 10-25% har variende grader af lymfødem
Profylaxe
Forebyggelse af livmoderhalskræft foregår ved screening og vaccination.
Screening
Alle kvinder i alderen 23-49 år tilbydes screening mod livmoderhalskræft hvert 3. år – og fra 50 – 64 år hvert 5. år. Formålet med screeningen er at opdage celleforandringer (dysplasi) i så tidligt stadie at behandling er mulig og kræftudvikling hindres. Dette gør man ved at udtage et celleskrab fra transformationszonen og sende dette til analyse.
Lette celleforandringer kan skyldes enten betændelse (ca. 80 %) eller dysplasi (ca. 20 %). Dette faktum fører til supplerende undersøgelser for HPV.
Hvis der findes dysplasi vil man overveje at foretage et keglesnit hvor man skærer transformationszonen væk med en elslynge og dermed fjerne celleforandringerne. I sjældne tilfælde forekommer der komplikationer til et keglesnit i form af risiko for præterm fødsel og postoperativ blødning. Der er ikke risiko for infertilitet eller nedsunket livmoder.
Efter keglesnittet foretages der en mikroskopisk undersøgelse af konus, hvor man bekræfter diagnosen dysplasi og tjekker om der er frie resektionsrande. Herefter indkaldes kvinden igen til kontrol 6 måneder senere og hvis der her er normal cytologi og negativ HPV test så afsluttes kontrolforløbet. Før 2012 var proceduren kontrol 5 år efter.
Livmoderhalskræftscreening har følgende fordele:
- Tidlig opsporing af forstadier til livmoderhalskræft i et stadie der kan behandles med et mindre indgreb.
- Påvisning af sygdom i et asymptomatisk stadie.
- Hurtig og ukompliceret prøvetagning uden gener.
- Prøven kan tages af den praktiserende læge.
- Kontinuerligt tilbud med faste intervaller.
- Testen har høj følsomhed (høj specificitet relativt få falsk positive).
Det har følgende ulemper:
- Falske diagnoser.
- Falsk negativt svar medfører forsinket diagnose.
- Falsk positivt svar medfører unødvendige undersøgelser.
- Ved lette celleforandringer er der risiko for et relativt langt kontrolforløb, som i nogle tilfælde ender med hun erklæres rask og i andre tilfælde at hun får konstateret behandlingskrævende celleforandringer.
- Nogle kvinder synes det er ubehageligt at få foretaget undersøgelsen (især den gynækologiske undersøgelse).
- Uegnede prøver (blod, creme, betændelsesceller) som skal gentages.
Hvis der findes celleforandringer i cervixsmear foretages en HPV-test. Er denne positiv kan foretages en kolposkopi og biopsi.
Vaccination
HPV-vaccinen indgår i dag i børnevaccinationsprogrammet så alle piger på 12 år tilbydes gratis vaccination. Vaccination medfører ikke indikation for at kvinderne ikke bør tilbydes screening også. Selvom man har fulgt screeningsprogrammet bør man stadig vaccineres.
Vaccinen anbefales ikke til kvinder over 26 år. Dette skyldes at det er lang tid efter deres formodentlige sexuelle debut og risikoen for at de allerede er smittet med HPV er betragtelig.
590.000 danskere har et eller flere stik med HPV vaccinen. Ud af dem har 958 indberette alvorlige bivirkninger. Det svarer til 0,1 % – altså har 99,9% ikke oplevet alvorlige bivirkninger. Blandt de unge piger, der er fuldt vaccineret i Danmark, vil ca. 1700 undgå at udvikle livmoderhalskræft og vi vil få ca. 400 færre dødsfald af livmoderhalskræft blandt denne gruppe. Ca. 1300 kvinder vil undgå at skulle leve videre med følger af livmoderhalskræft, f.eks. seksuelle problemer, barnløshed, blærebetændelse eller tarmproblemer.
Prognose
Prognosen for cervixcancer er blevet meget bedre i løbet af de sidste 20 år, men afhænger meget af hvor i verden man bor. I tredjeverdenslande er dødeligheden højere end i i-lande.
Cirka halvdelen af patienter med cervixcancer diagnosticeres i lokaliseret stadium og kan tilbydes operation[3].
Dødeligheden er stigende med alderen. Den aldersstandardiserede dødsrate er i Danmark 2 pr. 100.000[3]. 5-årsoverlevelsen er 88,5% – strækkende fra 10,0% ved stadie IV, 35,5% ved stadie III, 65,0% ved stadie II til 91,2% ved stadie I.
Referencer
- Kræftens Bekæmpelse
- Human Papillomavirus
- Cervixcancer (F-M9)
- Retningslinier for visitation, diagnostik, behandling og kontrol af cervixcancer (DSOG)
- HPV og CIN (F-M9)
Sidst opdateret 19. maj 2023