Antibiotika er lægemidler der virker ved at hæmme væksten eller dræbe bakterier. Antibiotika adskiller sig fra stoffer til desinfektion ved at være meget selektive i deres angrebspunkter, modsat desinfektionsmidler der er toksiske over for alle slags celler.
På grund af antibiotikas selektive virkning er de i terapeutiske doser forholdsvis atoksiske for mennesker.
Før man igangsætter antibiotikabehandling, bør følgende spørgsmål besvares:
- Er der fundet en mikroorganisme (bakterie) og er denne årsag til sygdommen?
- Er patienten behandlingskrævende?
- Er det rigtige antibiotika valgt?
- Er dosis korrekt?
- Hvad skal behandlingsvarigheden være?
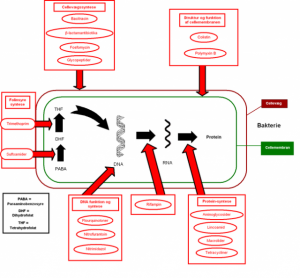
Angrebspunkter
Der er mindst fem forskellige angrebspunkter for antibiotika i bakteriecellen.
- Cellevæggens dannelse
- Proteinsyntesen
- Nukleinsyresyntesen
- Cytoplasmamembranens funktion
- Folinsyresyntese
Cellevæggens dannelse
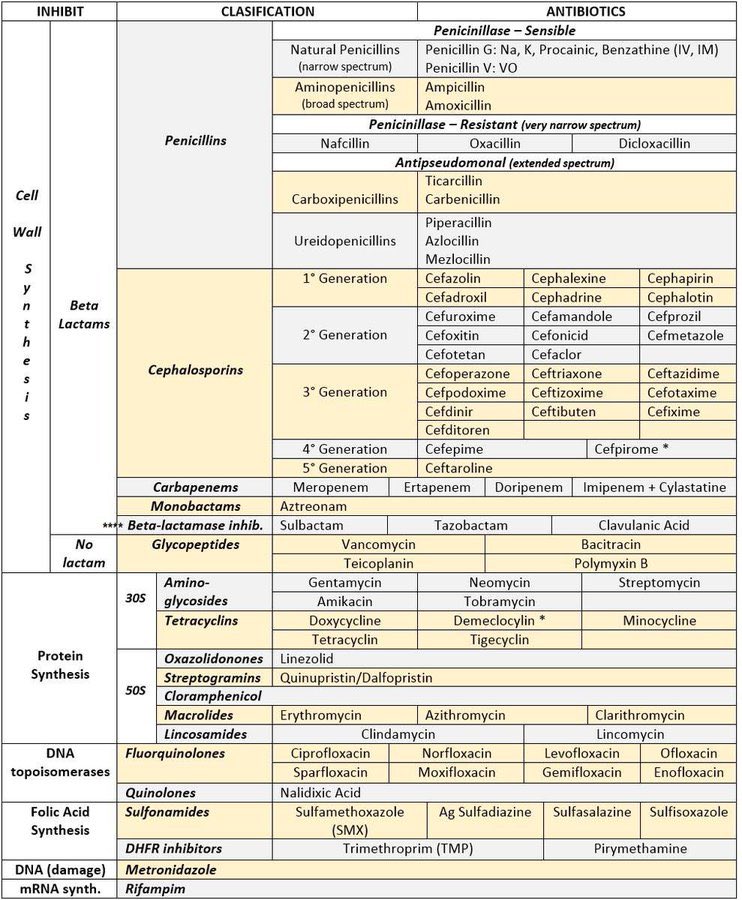
Cellevæggens dannelse kan hæmmes ved brug af penicilliner og cefalosporiner, og stofferne udmærker sig ved at ramme en struktur, der ikke findes tilsvarende i den eukaryote (humane) celle.
Proteinsyntesen
Proteinsyntescn kan hæmmes ved at ramme ribosomerne med f.eks. aminoglykosider eller chloramphenicol. Bakteriernes ribosomer er strukrurelt anderledes end eukaryote cellers ribosomer, og der kan derfor foregå en selektiv hæmning.
Nukleinsyresyntesen
Nukleinsyresyntesen er et andet angrebspunkt for antibiotika, idet bakteriecellen gør brug af et synteseapparat, der ikke findes tilsvarende i den eukaryote celle. Af stoffer kan nævnes sulfonamider og trimethoprim.
Cytoplasmamembranens funktion
Cytoplasmamembranens funktion kan ødelægges med polymyxiner, så permeabiliteten øges, og bakterien bliver instabil.
Folinsyresyntesen
Folinsyres pathway og metabolisme kan inhiberes.
Valg af antibiotikum
Ved valg af et eller flere antibiotika skal en række forhold tages i betragtning. Dels skal mikroorganismen være følsom over for det givne antibiotikum, og dels skal det kunne nå frem til infektionsstedet. Dræbes bakterierne, er virkningen baktericid, og hvis væksten kun hæmmes, er effekten bakteriostatisk. Sygdommens sværhedsgrad og behandlingens effekt skal opvejes mod de ulemper, der er ved at bruge et antibiotikum, såsom bivirkninger, økologi, herunder resistensudvikling, og økonomi. Den baktericide effekt opnås hos bakterier i vækst, f.eks. ved penicillins effekt på den nydannede cellevæg, så den osmotiske gradient ikke kan opretholdes, og bakterien går til grunde. Bakteriostatisk effekt opnås f.eks. ved, at proteinsyntesen hæmmes. Dette ses ved brug af f.eks. tetracycliner.
Administrationsform
Peroral og lokal brug af antibiotika har en større mulighed for påvirkning af normalfloraen i tarmen og på huden end intravenøs indgift. Absorptionen efter peroral indgift er usikker, især hos svært syge patienter og ved alvorlige infektioner bør intravenøs indgift foretrækkes.
Dosering
Antibiotika skal doseres korrekt. For store doser kan resultere i udryddelse af bakterier, som tilhører normalfloraen, der ellers kun er lidt følsomme for det pågældende antibiotikum. For lav dosering fremmer selektion af resistens i normalfloraen.
Dosering afhænger også af hvilken type drab antibiotika fremmer. Man skelner mellem koncentrationsafhængig drab hvor den maksimale koncentration cmax er afgørende for drabet (f.eks. aminoglykosider) og tidsafhængig drab hvor det tilstræbes at koncentrationen holdes over et vist niveau over så lang tid som muligt (f.eks. penicillin). Derfor doseres aminoglykosider altid én gang dagligt, mens penicillin dosis deles op flere gange dagligt – nogle gange kontinuerlig infusion.
Effekt
Antibiotika er effektiv mod bakterier, men det er ikke i alle tilfælde at det reducerer mængden af sygedage.
- Ved tonsillitis nedsættes antal sygedage med 0,5-1 dag.
Bivirkninger
Antibiotika har generelt få bivirkninger, da de netop har en specifik virkning overfor bakterier som ikke rammer eukaryote celler.
Bakterier kan blive resistente overfor antibiotika og netop antibiotikabehandling kan fremme udviklingen af de resistente bakterier. Eksempler på mekanismer for resistens er:
- Hæmmet optag
- Antibiotikanedbrydende enzymer (eks. beta-laktamaser)
- Antibiotikamodificerende enzymer
- Ændring af target (PBP)
- Efflux pumper
Resistensen kan enten være naturlig medfødt eller erhvervet. Medfødt resistens er resistens hvor der ikke er sket et møde med antibiotika. Erhvervet resistens kan skyldes spontan mutation i genomet, overførsel af plasmider fra andre bakterier (smitsom resistens) eller optagelse af resistensgener fra omgivelserne. Et højt antibiotikaforbrug er den største faktor for udviklingen af resistente bakterier.
Man skelner mellem genetisk resistens og ikke-genetisk resistens. Ved genetisk resistens har bakterien udviklet enzymer der ødelægger antibiotika (f.eks. beta-laktamase). Ved ikke-genetisk resistens er betingelserne for anvendelsen af antibiotika ikke til stede, som f.eks. metabolisk resistens hvor bakterier kan overleve i årevis uden at dele sig og dermed blive ramt af antibiotika, og strukturel resistens hvor der f.eks. er tale om bakterier uden cellevæg, så de antibiotika der rammer cellevæggen ikke kan anvendes.
Resistensgener kan generelt kun blive dominerende, pga. det selektionstryk antibiotika udøver som udryder vildtypen af bakterien (den uden resistens). Uden antibiotika ville de resistente bakterier blive udkonkurreret af vildtypen. Vildtypen er netop karakteriseret ved at overleve bedst under normale omstændigheder. Når man stopper antibiotikabehandlingen, vil vildtypen igen dominere og den resistente udgave vil forsvinde.
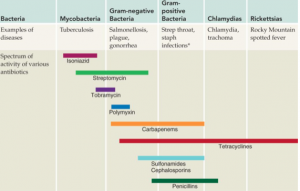
Smalspektret vs. Bredspektret antibiotika
Ved brug af bredspektrede antibiotika er tendensen til resistensudvikling større end ved brug af smalspektrede. Bredspektrede antibiotika virker på mange bakteriearter i normalfloraen og selekterer derfor for resistens blandt mange bakteriepopulationer. Smalspektret behandling påvirker kun få bakteriestammer ud over den, man ønsker at påvirke.
Ved langvarig behandling med bredsprektret antibiotika ses udvikling af superinfektioner.
Administrationsform
Ved alvorlige infektioner foretrækkes intravenøs administration af antibiotika. Dette skyldes at peroral administration påvirker tarme og huden mere og dertil hørende beskadigelse af normalfloraen.
Kombinationsbehandling
Generelt foretrækkes monoterapi da den er mere smalsprektret end en kombinationsterapi. Det kan dog være indiceret ved alvorlige infektioner og ved multiresistente infektioner. Ulemperne er udover synergisme og antagonisme mellem varianterne af antibiotika også større risiko for udvikling af resistens og superinfektioner.
Økologiske bivirkninger
Udover resistens er der også en række andre økologiske bivirkninger af brugen af antibiotika. Dette drejer sig om at normalfloraen forstyrres. Dette fører til etableringen af et reservoir af resistensbakterier i f.eks. tarmene og fremmelsen af resistensplasmider.
Sidst opdateret 29. maj 2023